Muerte cerebral, cuando la sala de máquinas se apaga

¿Por qué no se puede reanimar el cerebro?¿Cuándo hay muerte cerebral?¿Qué diferencias hay con el coma? El coordinador del Grupo de Trabajo de Neurointensivismo y Trauma de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC), Iker García, despeja en una entrevista con EFEsalud algunas de las incógnitas.
García explica que muchos de los tejidos que tenemos en nuestro cuerpo se pueden regenerar, pero hay dos que no lo hacen: el cardíaco y el cerebral. En el corazón cuando hay una zona que se necrosa, que sufre un daño, como en los infartos, no se recupera. En el cerebro, igual. Cuando las neuronas mueren, tampoco hay solución de regeneración.
“Por eso es tan importante actuar con premura en el caso de los infartos, bien cardíacos o bien cerebrales, conocidos como ictus, para minimizar el daño que se está produciendo”, señala el intensivista en el Hospital Universitario Donostia, en San Sebastián.
Cuando hay muerte cerebral es porque ha habido un daño en el órgano. Y no se puede reanimar como en el caso del corazón. “No es una cosa que se pueda restablecer, tenemos que insistir mucho, que la muerte cerebral no es reversible”.
Y es que, apunta el intensivista, la muerte cerebral conlleva un “cese total y absoluto” de las funciones cerebrales.
Paro cardíaco no es muerte cardíaca
En el caso del corazón, sostiene el experto, hay que diferenciar que un paro cardíaco no es una muerte cardíaca. Hay que iniciar lo antes posible las maniobras de reanimación porque si al cerebro no le llega sangre ni oxígeno enseguida empieza a sufrir.
De hecho, a los dos minutos ya empieza a producirse un daño, y cuanto más se extienda en el tiempo, mayor será el deterioro. Así, si las maniobras de reanimación se practican durante mucho tiempo, porque no se consigue reanimar el corazón, muy probablemente derivará en daño cerebral.
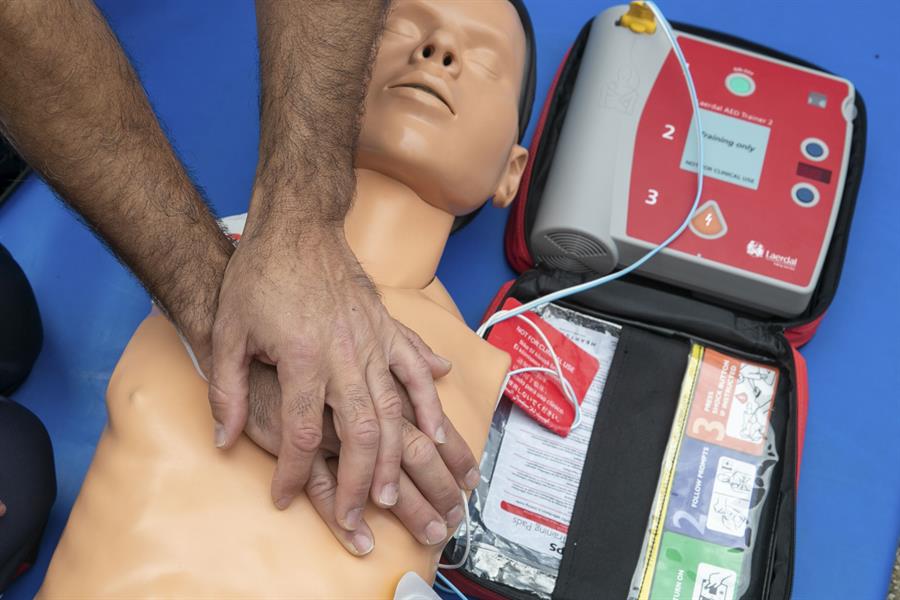
Una reanimación cardiopulmonar lo que intenta es simular el latido cardíaco, que algo de sangre fluya al cerebro, pero “obviamente” no va a ser un flujo tan bueno como el que consigue el corazón con su latido, según García.
“Intentamos paliar ese daño que se está produciendo seguramente en el cerebro, para que las secuelas no sean muy graves, pero si el tiempo de reanimación es muy prolongado aunque las maniobras de reanimación se estén haciendo lo mejor posible, acaba habiendo daño”, incide.
La muerte cerebral también puede deberse, lógicamente, a un daño en el propio cerebro como un traumatismo o ictus, entre otros.
Sí puede darse el caso de que una parte del cerebro muera y la otra no, por un infarto cerebral. Esa parte perdida, tampoco se puede recuperar. Y si hay pacientes que consiguen restablecer alguna función es por las neuronas que están contiguas a la zona dañada.
El cerebro es “bastante plástico” y lo que intenta, de alguna manera, es solucionar la situación.
“Hay gente a la que se le quedó paralizado un lado y que luego poquito a poco con rehabilitación ha conseguido recuperar algo de función, pero el déficit no se recupera al cien por cien”, subraya.
Diagnosticar la muerte cerebral
Normalmente cuando el médico certifica la muerte cerebral, el paciente suele estar conectado a máquinas, que le ayudan a mantener la respiración y la circulación de manera artificial.
Para diagnosticar una muerte cerebral, explica García, hay que hacer una exploración clínica muy rigurosa, paso por paso, y una vez constatada con ese reconocimiento, hay que comprobarla con una serie de pruebas instrumentales, como un electroencefalograma o un TAC, entre otras.
“Lo que vemos es que el paciente se encuentra en una situación que no reacciona a ningún tipo de estímulo, está en una situación de arreactividad total, que lo que viene a transmitir es que el cerebro ha perdido todas sus funciones, y, además, de una manera irreversible”, apunta el experto.
¿Cuanto tiempo pasa hasta que se certifica la muerte cerebral?
Cuando se produce una muerte encefálica se producen una serie de fenómenos que los médicos tienen identificados, que dan a entender lo que está ocurriendo.
Entonces, hacen la exploración del paciente. Suelen ser pocas horas desde que se producen las señales.
“Enseguida empezamos con la exploración y en cuestión de pocas horas ya se cumplen todos los requisitos y solemos hacer por protocolo o bien repetir la exploración clínica o alguna prueba instrumental”, insiste.
Diferencias entre muerte cerebral y coma
Y si en una muerte cerebral en este órgano vital no hay ninguna función, cuando se encuentra el paciente en estado de coma está “funcionando bajo mínimos”.
“Cuando estamos dormidos tenemos un nivel de conciencia bajo, pero reaccionamos enseguida. En un coma no se reacciona, pero hay ciertas funciones que todavía se mantienen, es decir, las funciones vegetativas que son las que mantienen la regulación de nuestro cuerpo”, puntualiza el experto.
Abunda el intensivista en que cuando una persona está en coma su cerebro es como si “funcionara al ralentí”, en tanto que en la muerte cerebral “no hay función alguna del cerebro”.
Hay distintos tipos o niveles de coma. Hay pacientes que están poco reactivos y luego están los que se encuentran en coma profundo, que no reaccionan a ningún tipo de estímulo, pero el cerebro todavía mantiene una serie de funciones que son básicas, de mantenimiento del cuerpo.
El coma inducido
Hay ocasiones en los que los médicos tienen que inducir al paciente en un coma, a través de fármacos cuando, por ejemplo, ha habido daño cerebral por un ictus, una hemorragia o por consumo de tóxicos, entre otros.
“Cuando el paciente tiene un daño cerebral alrededor de esa área dañada se dice que hay otra que está en riesgo y tenemos que proteger. Y para hacerlo, lo que tenemos que hacer es dejarlo descansar. Además, así también controlamos una serie de parámetros fisiológicos como la presión intracraneal”, sostiene el intensivista de la SEMICYUC.
leídas





