Apnea del sueño: el enemigo nocturno que pone en riesgo al corazón
No es sólo un problema de ronquidos ni una molestia nocturna, es un factor de riesgo cardiovascular modificable. Buena noticia. Tiene tratamiento y este es altamente efectivo.
Para muchas personas, roncar es visto como algo normal. Sin embargo, cuando los ronquidos son intensos, irregulares y se acompañan de pausas en la respiración, pueden ser la señal de una condición médica seria: la apnea del sueño. Esta enfermedad, frecuente y subdiagnosticada, no sólo altera el descanso, sino que actúa como un enemigo silencioso del corazón.
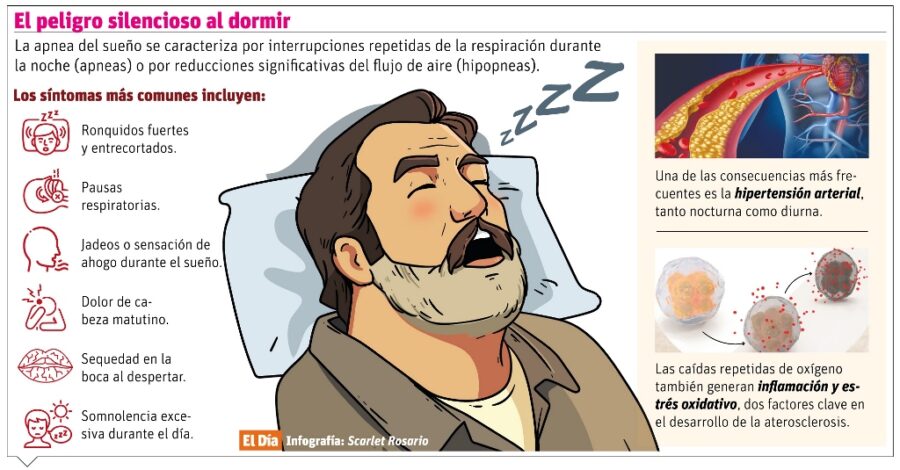
Katerine Caraballo, cardióloga de los Centros de Diagnóstico y Medicina Avanzada y de Conferencias Médicas y Telemedicina (CEDIMAT), explica que la apnea del sueño se caracteriza por interrupciones repetidas de la respiración durante la noche (apneas) o por reducciones significativas del flujo de aire (hipopneas).
Cada uno de estos episodios provoca una caída en los niveles de oxígeno en la sangre. Ante esa falta de oxígeno, el cerebro reacciona activando un mecanismo de emergencia que despierta al cuerpo de forma breve e inconsciente para reiniciar la respiración, ciclo que puede repetirse decenas o cientos de veces por noche.
Aunque la persona no lo recuerde al día siguiente, su organismo pasa la noche en una especie de “estado de alerta”. El sueño se fragmenta, pierde profundidad y deja de ser reparador. Por eso, muchos pacientes se levantan cansados, con la sensación de no haber descansado, aun cuando hayan pasado varias horas en la cama.
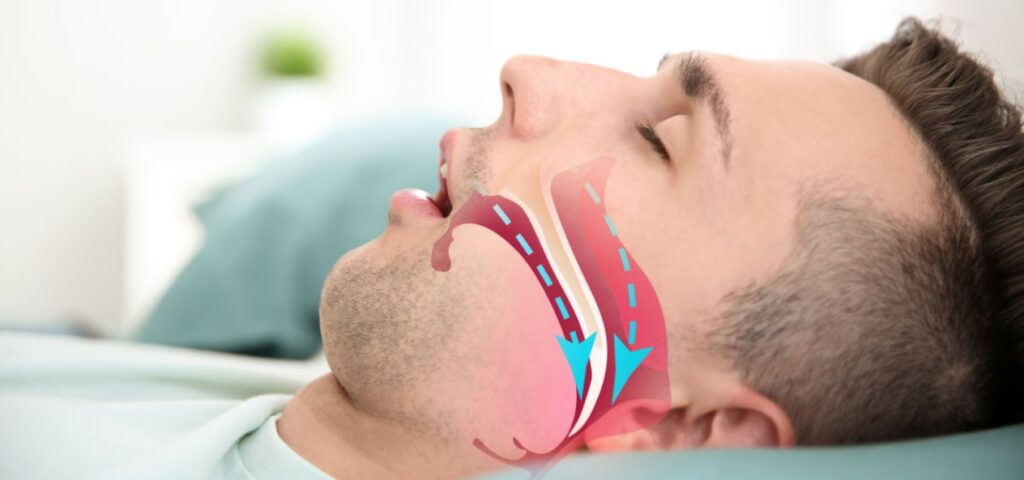
Los síntomas más comunes incluyen ronquidos fuertes y entrecortados, pausas respiratorias observadas por la pareja, jadeos o sensación de ahogo durante el sueño, dolor de cabeza matutino, sequedad en la boca al despertar y una somnolencia excesiva durante el día. Esta somnolencia puede manifestarse al leer, ver televisión, en reuniones de trabajo, en el transporte público o incluso al volante, aumentando el riesgo de accidentes.
Verdadero peligro
Más allá del cansancio y la falta de concentración, el verdadero peligro de la apnea del sueño está en lo que ocurre a nivel cardiovascular. Cada episodio de apnea activa una cascada de respuestas de estrés en el organismo: se liberan hormonas que elevan la presión arterial y aumentan la frecuencia cardíaca.
Cuando este proceso se repite noche tras noche, durante años, el daño puede ser progresivo y silencioso.
Una de las consecuencias más frecuentes es la hipertensión arterial, tanto nocturna como diurna. Las elevaciones bruscas de la presión durante el sueño terminan “programando” al cuerpo para mantenerse hipertenso durante el día, lo que explica por qué muchas personas con apnea presentan una presión difícil de controlar, incluso con varios medicamentos.
Las caídas repetidas de oxígeno también generan inflamación y estrés oxidativo, dos factores clave en el desarrollo de la aterosclerosis. Este proceso favorece la formación de placas de grasa en las arterias, endureciéndolas y estrechándolas. Con el tiempo, esto aumenta el riesgo de infarto del corazón y de accidentes cerebrovasculares, muchas veces sin síntomas previos claros.
Riesgo de arritmias
El sistema eléctrico del corazón tampoco queda al margen. La apnea del sueño se asocia a un mayor riesgo de arritmias, especialmente fibrilación auricular, así como a ritmos cardíacos anormalmente lentos durante la noche.
En personas con enfermedad cardíaca previa, estos trastornos del ritmo pueden agravar la condición y complicar el manejo. Además, obligar al corazón a trabajar noche tras noche con niveles bajos de oxígeno y contra presiones elevadas puede provocar cambios estructurales.
El músculo cardíaco puede engrosarse y, con el tiempo, debilitarse, dando lugar a insuficiencia cardíaca. Esto se traduce en falta de aire, limitación para las actividades cotidianas y una disminución importante de la calidad de vida.
El diagnóstico se realiza mediante un estudio del sueño. Este puede llevarse a cabo en un laboratorio especializado o, en muchos casos, en el hogar mediante dispositivos portátiles validados, lo que ha facilitado el acceso al diagnóstico. Estos permiten confirmar la presencia de la enfermedad y determinar su gravedad, un paso clave para definir el tratamiento más adecuado.
Hay tratamiento
La buena noticia es que la apnea del sueño tiene tratamiento y este es altamente efectivo. En los casos moderados a graves, el tratamiento de primera línea es el CPAP, un dispositivo que mantiene la vía aérea abierta durante el sueño mediante un flujo de aire suave y continuo. Su uso regular ha demostrado reducir la presión arterial, mejorar la función cardíaca, disminuir el riesgo de arritmias y reducir la probabilidad de infarto, accidente cerebrovascular y mortalidad.
Junto al tratamiento específico, es fundamental abordar los factores que favorecen la apnea, como la obesidad, el sedentarismo y la diabetes. La pérdida de peso, la actividad física regular y el control metabólico no sólo mejoran la apnea, sino que también reducen el riesgo cardiovascular global.
Recomendación
— Alcohol y sedantes
En casos seleccionados, pueden indicarse dispositivos de avance mandibular o tratamientos quirúrgicos. Se recomienda evitar el consumo de alcohol y sedantes antes de dormir, ya que facilitan el colapso de la vía aérea.
Reconocer sus síntomas
La apnea del sueño no es sólo un problema de ronquidos ni una molestia nocturna. Es un factor de riesgo cardiovascular modificable.
Reconocer sus síntomas, consultar a tiempo y adherirse al tratamiento puede marcar la diferencia entre un corazón sometido a estrés constante y uno protegido a largo plazo.